![]()
Enfermedades de la piel: Un reto para el ojo clínico.
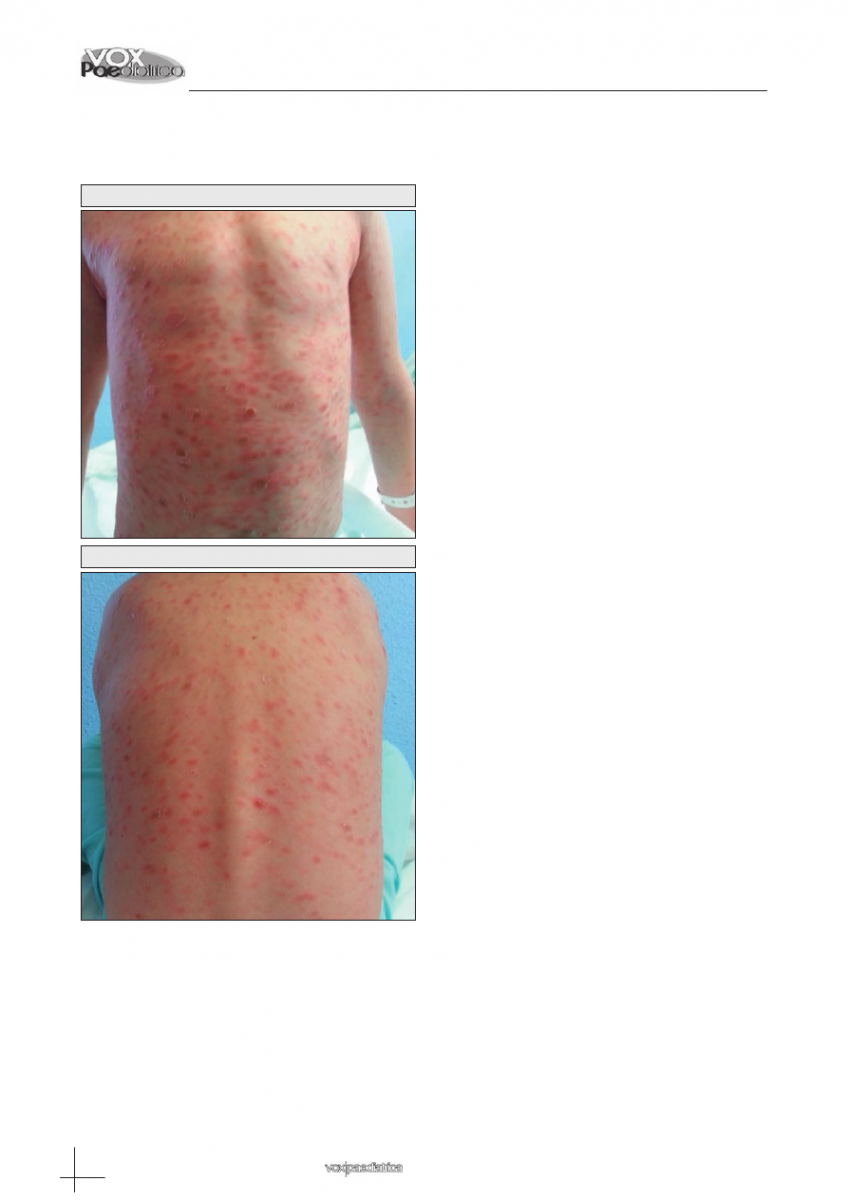
Niño de 5 años con lesiones cutáneas de un mes de evolución. Sólo refiere leve prurito. Diagnosticado de varicela, en tratamiento con antihistamínicos. Exploración física: lesiones papulomatosas, eritemato-violáceas, bien delimitadas, en tronco, cara y raíz de miembros. Algunas lesiones descamadas y otras en fase costrosa. A nivel inguinal pequeñas adenopatías.
5 year old boy with skin lesions of one month duration. He only refers itching. He was diagnosed with chickenpox, in treatment with antihistamines. Physical examination: erythematous-violaceous papular lesions, well demarcated; in trunk, face and root members. Some scaly and crusted lesions. Small lymph nodes in groin.

79
Volumen XXI Nº 1 Mayo 2014
Enfermedades de la piel:
Un reto para el ojo clínico.
Rojas Recio B., Villar Galván V., Santiago Arribas L., Macías Pingarrón J.A.
Servicio de Pediatría. Hospital Materno-Infantil de Badajoz.
Dir. Corresp.: Rojas Recio B. brojasrecio@gmail.com
Resumen: Niño de 5 años con lesiones cutáneas de un mes de evolución. Sólo refiere leve prurito. Diag-
nosticado de varicela, en tratamiento con antihistamínicos. Exploración física: lesiones papu-
lomatosas, eritemato-violáceas, bien delimitadas, en tronco, cara y raíz de miembros. Algunas
lesiones descamadas y otras en fase costrosa. A nivel inguinal pequeñas adenopatías.
Palabras clave: Pitiriasis liquenoide et varioliforme aguda, Enfermedad de Mucha-Habermann
Title: Skin diseases: A challenge for the clinical eye.
Abstract: 5 year old boy with skin lesions of one month duration. He only refers itching. He was diagno-
sed with chickenpox, in treatment with antihistamines. Physical examination: erythematous-vio-
laceous papular lesions, well demarcated; in trunk, face and root members. Some scaly and
crusted lesions. Small lymph nodes in groin.
Keywords: pityriasis lichenides et varioliformis acute, Mucha-Habermann disease
Vox Paediatrica 2014; XXI(1):79-81
Caso Clínico
Niño de 5 años de edad que presenta lesiones cu-
táneas de un mes de evolución, de inicio en tronco y
posterior migración a región facial (Figuras 1 y 2). No
refiere fiebre ni otra sintomatología, salvo leve prurito.
Al inicio del cuadro fue diagnosticado de varicela, pero
las lesiones han persistido en el transcurso del tiempo.
Únicamente ha seguido tratamiento con antihistamíni-
cos. No existen antecedentes personales ni familiares
de interés. Niega contacto con animales e infeccio-
nes recientes. En la exploración física podemos apre-
ciar numerosas lesiones de tipo papulomatosas, eri-
temato-violáceas, bien delimitadas, que se extienden
por tronco (donde prácticamente no hay superficie libre
de lesiones), cara y raíz de miembros. No se encuen-
tran afectadas ni palmas, ni plantas ni cuero cabelludo.
Varias lesiones presentan descamación, y otras se en-
cuentran en fase costrosa, sin aspecto de sobreinfec-
ción. A nivel inguinal se palpan pequeñas adenopatías
de no más de 1 cm de diámetro. El resto de la explo-
ración es normal.
1 Respecto al caso descrito, señale la respuesta
verdadera:
a) Corresponde a un cuadro de varicela prolongada,
por lo que no hay que darle más importancia y sólo
precisa tratamiento sintomático.
b) Se trata de una dermatitis herpetiforme, que fre-
cuentemente está asociada a la enfermedad celíaca;
por lo que debemos realizar serología celíaca y retirar
el gluten tras su confirmación, con lo que se resolverá
el cuadro.
c) Las lesiones que presenta el paciente no son por
varicela, sino por una reacción al antihistamínico, y se
resolverán al retirarlo.
d) Se trata de una infección por parásitos. Debemos
reinterrogar al paciente insistiendo en el contacto con
animales o estancias en zonas verdes, e instaurar tra-
tamiento específico.
Equipo Coordinador: COORDINADORAS:
Gallego Alcaide Mª J., Peláez Cabrera Mª J., Portero García N.
gallegoalcaide@gmail.com, marpelcab@gmail.com, nieves.maria.np@gmail.com
Residentes de Pediatría del Hospital Juan Ramón Jiménez. Huelva
80
S
OCIEDAD
DE
P
EDIATRÍA
DE
A
NDALUCÍA
O
CCIDENTAL
Y
E
XTREMADURA
Volumen XXI Nº 1 Mayo 2014
e) Ninguna es correcta.
Respuesta correcta e)
Figura 1
Figura 2
La varicela se caracteriza por presenta lesiones
(pápulas, vesículas, pústulas) en distinto estadio, dis-
tribuidas por todo la superficie corporal, incluido cuero
cabelludo y mucosas. El prurito es el síntoma por ex-
celencia, y puede variar en intensidad desde leve a se-
vero. Por este motivo son frecuentes las lesiones por
rascado con sobreinfección bacteriana. Aparece en
brotes epidémicos, de forma que es relativamente sen-
cillo identificar el foco de contagio. La duración es de
unos 10 días de media desde que aparece la primera
lesión, aunque puede ser más prolongada en inmu-
nodeprimidos (incluso 3 semanas). Tras la infección
queda una inmunidad permanente.
La dermatitis herpetiforme suele aparecer a partir
de la segunda década de la vida. Aunque es de curso
crónico, las lesiones son fundamentalmente vesículas
y/o ampollas que se caracterizan por ser intensamente
pruriginosas. Su distribución suele ser simétrica y ge-
neralizada, pudiendo afectar a palmas y plantas.
La lesión por excelencia en las reacciones de hiper-
sensibilidad es el habón, no la pápula. No es habitual
que en este tipo de procesos las lesiones sean violá-
ceas ni descamativas, y no suelen presentar una limita-
ción tan clara en su distribución corporal.
Las parasitosis cutáneas son difíciles de diagnosti-
car por el gran polimorfismo en cuanto a lesiones cutá-
neas que pueden presentar. Las más frecuentes como
escabiosis y pediculosis están bien definidas. No es
frecuente que se den casos aislados, y generalmente
existe una vía de contagio identificable (animales, con-
tacto con otros pacientes infectados, fómites…)
Se extraen hemograma, bioquímica y coagulación,
con resultados normales (incluida PCR de 1,4 mg/l).
La serología celíaca es negativa. En cuanto a la inmu-
nomicrobiología fue negativa para mycoplasma pneu-
moniae, chlamydia pneumoniae, VHA, VHB y VHC. Se
detectó IgG positiva a VEB y parvovirus B19, pero en
ambos casos la IgM fue negativa.
Es valorado por Dermatología, y ante la sospecha
de pitiriasis liquenoide aguda se realiza biopsia cutánea
para estudio histológico.
El diagnóstico se confirma con el resultado de la
anatomía patológica, donde se observa epidermis ul-
cerada, con degeneración vacuolar con queratinocitos
apoptóicos en la unión dermoepidérmica, y en la der-
mis superficial un infiltrado linfocitario perivascular.
2 ¿Cuál es el tratamiento de la pitiriasis lique-
noide et varioliforme aguda (PLEVA)?
a) No existe ningún tratamiento eficaz.
b) Sólo hay iniciar tratamiento en los casos graves
con afectación severa del estado general, siendo de
elección los macrólidos vía intravenosa.
c) Debe instaurarse tratamiento inmunosupresor en
cualquier caso.
d) Al ser una entidad benigna con tendencia a la au-
torresolución no es necesario ningún tratamiento salvo
el sintomático, aunque se han comprobado resultados
satisfactorios con corticoides, tetraciclinas, macrólidos
y metotrexate.
e) Al ser una patología de mal pronóstico con alta
probabilidad de malignización el tratamiento debe rea-
lizarse siempre por el dermatólogo.
Respuesta correcta: d)
Tras el diagnóstico se inicia tratamiento con Eritro-
micina vía oral a 40mg/kg/día en dos dosis diarias du-
rante 3 semanas (4 días más de lo que tardaron las
lesiones en resolverse), y tratamiento antihistamínicos

81
Volumen XXI Nº 1 Mayo 2014
R
OJAS
R
ECIO
B.
ET
AL
- E
NFERMEDADES
DE
LA
PIEL
: U
N
RETO
PARA
EL
OJO
CLÍNICO
según clínica. Progresivamente las lesiones se desca-
man y desaparecen, dejando en las zonas afectadas
máculas hiperpigmentadas. No ha vuelto a presentar
brotes en los meses posteriores.
Discusión
Descrita por Neisser y Jadassohn a finales del siglo
XIX
¹
, la pitiriasis liquenoide es una dermatosis adquirida
poco frecuente, con cierto predominio en el sexo mas-
culino y los meses de invierno
²
. Existen dos formas di-
ferenciadas, aguda y crónica, más por el tipo de lesión
que por su cronicidad: la pitiriasis liquenoide et vario-
liforme aguda o PLEVA, descrita por Mucha y Haber-
mann (por lo que también se la conoce como enferme-
dad de mucha Haberman); y la pitiriasis liquenoide cró-
nica, descrita por Juliusberg. Existe además, una forma
de PLEVA severa denominada Enfermedad febril y úl-
ceronecrótica de Mucha Habermann (EFUNMH), con
peor pronóstico
³,4
.
Aunque se han postulado numerosas hipótesis su
etiología sigue siendo desconocida. Entre las más des-
critas en la bibliografía se encuentran la hipersensibili-
dad a tóxicos y/o productos químicos y las infecciones
como VEB, mycloplasma, VIH, toxoplasmosis, etc.
El cuadro clínico de la PLEVA se caracteriza por apa-
rición de múltiples pápulas eritematodescamativas y
violáceas, que evolucionan a erosiones costrosas, con
necrosis central. Por norma aparecen en tronco, cara y
miembros; respetando cuero cabelludo, palmas y plan-
tas. Habitualmente son asintomáticas o producen pru-
rito leve; aunque pueden acompañarse de clínica sis-
témica como fiebre o febrícula, adenopatías, astenia,
artralgias y afectación del estado general. De curso be-
nigno y autolimitado, las lesiones pueden tardar varias
semanas en resolverse, dejando frecuentemente cica-
trices varioliformes hiperpigmentadas. Los brotes son
frecuentes y pueden sucederse durante años tras el
primer cuadro. En contraposición, la forma crónica no
suele presentar necrosis ni cicatrización. Sin embargo,
no son raros los casos que se encuentran a caballo en-
tre ambas formas.
Mención especial precisa la EFUNMH, considerada
como una variante grave e infrecuente, que comienza
como una PLEVA que progresivamente se va exten-
diendo, hasta encontrarse afectada la práctica totalidad
de la superficie corporal, y que frecuentemente asocia
fiebre elevada y otros síntomas generales del tipo de
artromialgias, gastrointestinales y del sistema nervioso.
En estos casos la mortalidad es de hasta un 25%, aun-
que en niños no se ha descrito ningún caso mortal.
Respecto al diagnóstico, frecuentemente se diag-
nostica erróneamente como varicela (por la similitud de
las lesiones en estadios iniciales); fenómeno que se ve
reforzado por el importante desconocimiento de esta
patología, que provoca que no suela contemplarse
como diagnóstico de sospecha en la evaluación ini-
cial de estos pacientes. La confirmación se realiza me-
diante biopsia cutánea. En el estudio histológico son
característicos los infiltrados linfocitarios perivasculares
en dermis superficial, los queratinocitos apoptósicos y
el edema intra e intercelular. Con la inmunofluorescen-
cia se ponen de manifiesto linfocitos CD8 y CD4, en las
formas aguda y crónica respectivamente.
Son estos hallazgos los que hacen que hoy en día
esta entidad se considere una enfermedad linfoprolife-
rativa, más que un proceso inflamatorio.
Entre los diagnósticos diferenciales más habitua-
les cabe destacar la varicela, la papulosis linfomatoide
(característicamente presenta linfocitos atípicos y es
CD30+), la dermatitis herpetiforme, las reacciones por ar-
trópodos, las vasculitis cutáneas de pequeños vasos, el
eritema multiforme, y los exantemas virales y por drogas.
Finalmente, el tratamiento es todo un reto, ya que al
desconocer su etiología no existe ningún tratamiento
establecido
5
. En la literatura están descritos resultados
satisfactorios con corticoides, tetraciclinas y macrólidos
(principalmente eritromicina por sus propiedades antiin-
flamatorias, como alternativa a las tetraciclinas en la po-
blación pediátrica). También está descrito el uso de me-
totrexate
6
, sobre todo para casos persistentes y/o re-
cidivantes; y los rayos UVA
7
(aunque su empleo queda
bastante restringido por su potencial cancerígeno).
Bibliografía
1. Bordel Gómez MªT, Santos Durán JC, Sánchez
Estella J, Yuste Chávez M, Alonso San Pablo MªT. Pitiriasis
liquenoide y varioliforme aguda (Enfermedad de Mucha-
Haberman). An Pediatri (Barc) 2007; 66 (1): 87-106
2. Markus JR, Carvalho VO, Lima MN, Abagge KT,
Nascimento A, Werner B. The relevance of recognizing
clinical and morphologic features of pityriasis liche-
noides: clinicopathological study of 29 cases. Dermatol
Pract Conc. 2013; 3(4):2.
3. Lejuste FX, Michaux C, Lehners C, Calteux N.
Febrile ulceronecrotic Mucha-Habermann disease.
BMJ Case Rep. 2013 Oct 14; 2013.
4. Salgüero I, Roustan G, López-Negrete E, Alfa-
geme F, Súarez D. Enfermedad ulceronecrótica y febril
de Mucha-Habermann: un reto terapéutico para el der-
matólogo.
5. López Sanguos C, et al. Pitiriasis liquenoide y
varioliforme aguda. An Pediatr (Barc). 2013.
6. Cervigón González I, Dalmau Arias J, Torres Igle-
sias LM, Palomo Arellano A, Sánchez Díez E, Palomero
MA. Enfermedad de Mucha-Habermann ulceronecró-
tica y febril CD30 positiva tratada con metotrexato. Piel
(Barc.,Ed.impr.)2010; 25(6): 303–306
7. Brazzelli V, Carugno A, Rivetti N, Cananzi R,
Barruscotti S, Borroni G. Narrowband UVB photothe-
rapy for pediatric generalized pityriasis lichenoides.
Photodermatol Photoimmunol Photomed. 2013 Dec;
29(6):330-3.
| Adjunto | Tamaño |
|---|---|
| voxpaed21.1pags79-81.pdf | 122.48 KB |



