![]()
Listeriosis neonatal como diagnóstico de sepsis vertical precoz
Antecedentes: Listeria monocytogenes (LM) constituye un patógeno frecuente en embarazadas (hasta 18 veces más frecuente que otros patógenos) y recién nacidos. La forma clínica precoz aparece en los primeros 5 días de vida y debuta habitualmente con un cuadro séptico, siendo los serotipos 1a y 1b los principales implicados.
Objetivos: Descripción de tres casos clínicos de sepsis vertical precoz por LM en nuestro hospital.
Material y Métodos: Estudio descriptivo mediante revisión de las historias clínicas de recién nacidos ingresados en nuestra unidad hasta 2011 con diagnóstico principal o secundario de listeriosis neonatal y revisión de la literatura médica.
Resultados: Se diagnosticaron tres casos de infección vertical por LM. En dos, la gestación finalizó en parto prematuro (31 y 34 semanas), precisando reanimación neonatal tipo V (intubación y masaje) e ingreso en la unidad de cuidados intensivos neonatales. Antecedentes maternos de corioamnionitis finalizando el parto por cesárea urgente por riesgo de pérdida de bienestar fetal. En el despistaje de infección destaca leucocitosis con neutrofilia y aumento de reactantes de fase aguda (PCR, IL-6 y PCT), confirmándose la sepsis mediante aislamiento de LM en sangre periférica. El cultivo de líquido cefalorraquídeo fue negativo. Antibioterapia con ampicilina y aminoglucósido durante 14 días.
Conclusiones: Se trata de una infección potencialmente letal para el recién nacido, habitualmente prematuro. La identificación y tratamiento en la madre, reduce drásticamente las complicaciones y secuelas a largo plazo. Debe sospecharse infección por LM, en aquellas gestantes con síntomas pseudogripales (fiebre, malestar general, astenia) o cuadros simuladores de pielonefritis en los que ésta se haya descartado.
Listeria monocytogenes (LM) is a relatively rare infection in the general population, but common in newborn infants, pregnant women and inmunodeficients. Neonates may present with early or late sepsis. Early onset (before 5 days) is usually associated with sepsis, respiratory distress and meningitis. Late- onset frequently presents with purulent meningitis. Listeriosis often involves many organs with microabscesses or granulomas.
Material and methods: Three cases of neonatal listeriosis were diagnosed in our neonatal unit in 2011. We reviewed the clinical features, laboratory findings, timing of treatment and the history of the mothers during last days of pregnancy.
Results: Two cases were preterm infants, who were admitted to the neonatal intensive care after initial resuscitation. The other one, a term newborn, was admitted after respiratory distress few hours after birth. Blood cultures were positive for LM. Spinal fluid analysis was negative. The severity of the clinical symptoms varied in each infant, and all the cases were treated with antibiotics inmediately after birth. Ampicilin and aminoglycoside were established for fourteen days.
Conclusions: Neonatal listeriosis may be fatal for newborns. Early diagnosis and prompt treatment can improve outcome. Pregnant women are eight times more susceptible than healthy nonpregnant adults to be infected by these bacteria. Many cases are asymptomatic, in other cases the patient ́s complaints (fever, backache, headache, myalgia), resemble a flu.
50
S
OCIEDAD
DE
P
EDIATRÍA
DE
A
NDALUCÍA
O
CCIDENTAL
Y
E
XTREMADURA
Volumen XIX Nº 2 Noviembre 2012
Introducción
L
a listeriosis es una enfermedad causada por LM,
un bacilo grampositivo intracelular, descrito por
primera vez en 1926
1
como causante de enfer-
medad en animales de laboratorio. Se transmite a tra-
vés de alimentos contaminados
2
. En atención a sus an-
tígenos O y H se distinguen trece serotipos, aunque
sólo tres (Ia, Ib y IVb) son responsables del 90% de las
infecciones clínicas
3
. Clásicamente ha constituido un
problema importante a nivel veterinario, pero a partir de
los años treinta, fue reconocido como un patógeno im-
portante en humanos. Burn determinó en 1936 que LM
provocaba infección perinatal en los seres humanos
4
.
Aunque es una causa infrecuente de enfermedad en
la población general, LM puede ocasionar enfermedad
grave en pacientes inmunodeprimidos, embarazadas y
edades extremas de la vida (ancianos y recién naci-
dos). En embarazadas es 18 veces más frecuente que
en la población general y la infección ocurre principal-
mente en el tercer trimestre de la gestación, quizá de-
bido a una deficiencia de la inmunidad celular, desen-
cadenando la prematuridad del parto. Aunque menos
frecuentes, hay casos observados en etapas gestacio-
nales precoces que generan con frecuencia muerte in-
trauterina (no obstante, dicha incidencia puede estar
infraestimada debido a la renuncia a cultivar tejido fetal
abortivo o productos de concepción)
5
.
Observación Clínica
Caso clínico nº 1
Madre de 42 años, primípara y primigesta. Emba-
razo natural controlado y bien tolerado. Ecografías pre-
natales normales. Cribado del primer trimestre de alto
riesgo (con amniocentesis normal: cariotipo 46 XY). Se-
rología: TORCH y HbsAg negativos, Streptococcus B
agalactiae positivo no tratado con antibióticos. A las
38 semanas de edad gestacional se realiza cesárea ur-
gente por clínica materna de corioamnionitis (bolsa rota
intraparto, líquido teñido de meconio) y riesgo de per-
dida del bienestar fetal. Ápgar 7/9, reanimación tipo 2.
Ingresa en UCIN por distrés respiratorio inmediato al
nacimiento, con cianosis y frialdad acra. Analítica al in-
greso y resultado de cultivos (Tabla I). Inicia terapia an-
tibiótica de amplio espectro (ampicilina + gentamicina),
completando 14 días de tratamiento. Por inestabilidad
hemodinámica y respiratoria (acidosis metabólica y
tendencia hipotensión), precisa en las primeras horas
de vida expansión de volemia, drogas vasoactivas (do-
pamina) y ventilación no invasiva con CPAP nasal. En la
radiografía de tórax se evidencia infiltrado algodonoso
bilateral “en panal de abejas” compatible con aspira-
ción de meconio. Dado de alta a los 14 días del ingreso
con exploración física normal.
Caso clínico nº 2
Madre sana de 26 años. Secundípara secundigesta.
Embarazo natural controlado y bien tolerado. Ecogra-
fías prenatales normales. Serologías negativas. Strep-
tococcus B agalactiae no realizado. No esteroides pre-
natales. Ingreso hospitalario a las 31 semanas de ges-
tación para estudio de fiebre de origen desconocido.
Parto mediante cesárea por corioamnionitis materna
(leucocitosis neutrofílica con importante elevación de
reactantes de fase aguda, líquido amniótico teñido y
fétido) y riesgo de pérdida de bienestar fetal (bradicar-
dia extrema / parada cardiorrespiratoria). Ápgar 1/1,
reanimación tipo V (intubación y masaje), pH en san-
gre de cordón: 6.8 y exceso de bases incalculable. Re-
sultados de despistaje séptico (Tabla I). Precisó so-
porte hemodinámico (dopamina y dobutamina) y respi-
ratorio (ventilación mecánica convencional modalidad
asistida/ controlada, alta frecuencia y CPAP nasal), así
como transfusión de hemoderivados (concentrado de
plaquetas y plasma fresco congelado). Dada de alta a
los 49 días de vida, con hallazgos en RMN compati-
bles con encefalopatía hipóxico-isquémica, donde se
evidencia “leucomalacia periventricular con afecta-
ción difusa de la sustancia blanca subcortical de
predominio frontal bilateral, así como en regiones
temporales y occipitales. Hiperdensidad de señal
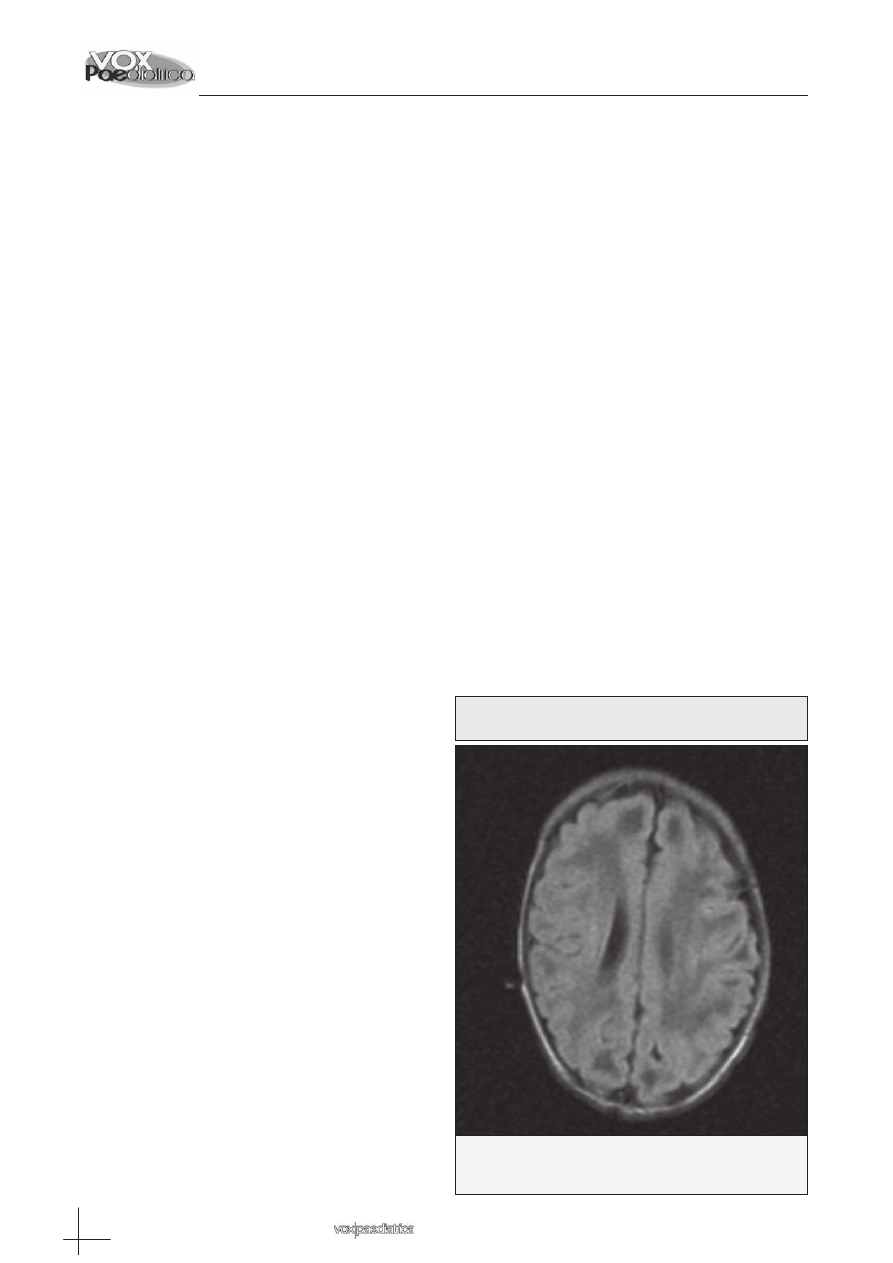
en ambos núcleos lenticulares” (imágenes 1-3). Ex-
ploración neurológica sin hallazgos patológicos salvo
ROT vivos y movilidad espontánea algo disminuida, sin
otros hallazgos. A los 6 meses (4 meses y medio de
edad corregida) es revisada en consultas externas de
Neonatología, presentando microcefalia, sostén cefá-
lico, inicio de sedestación, seguimiento con la mirada y
ausencia de rigideces e hipertonías.
Leucomalacia periventricular con afectación difusa de la
sustancia blanca subcortical de predominio frontal bilateral,
así como en regiones temporales y occipitales. Hiperdensidad
señal en ambos núcleos lenticulares.
Imagen 1: Resonancia Magnética Nuclear de cráneo
(secuencia T2)
51
Volumen XIX Nº 2 Noviembre 2012
L
ISTERIOSIS
NEONATAL
COMO
DIAGNÓSTICO
DE
SEPSIS
VERTICAL
PRECOZ
Tabla I: Principales resultados
despistaje séptico
Parámetro
analítico
1
2
3
Leucocitos/
neutrófilos
25.500
/18.900
32.000/
26.330
5.200/
990
PCR (mg/L)
45.2
138
117.8
PCT (ng/L)
191.31
99.24
20.31
IL-6 (pg/ml)
> 10.000
Hemocultivo
Positivo para LM
Cultivos
periféricos
1
Positivos para LM
Cultivo de LCR
Negativo
Antibioterapia
inicial
Ampicilina
Gentamicina
Ampicilina
Gentamicina
Cefotaxima
1
Ótico, conjuntival, faríngeo, umbilical.
Caso clínico nº 3
Madre sana de 38 años. Primípara primigesta. Em-
barazo natural controlado de 33 semanas. Madura-
ción completa con dos dosis de corticoides. Presen-
tación podálica. Serología TORCH y Hb
s
Ag negativos.
Streptococcus B agalactiae no determinado. En los
días previos al parto comienza con cuadro de fiebre
(38.2 ºC axilar), síntomas catarrales, astenia y mial-
gias. En hemograma leucocitosis con neutrofilia, au-
mento de reactantes de fase aguda. Ante la sospecha
de corioamnionitis (bolsa rota intraparto, líquido amnió-
tico teñido de meconio y fétido), presentación podá-
lica y riesgo de pérdida de bienestar fetal (alteraciones
RCTG) se realiza cesárea urgente. Neonatal inmediato
Ápgar 3-4 al minuto Reanimación tipo V. Ingresa en la
UCIN iniciando tratamiento con ampicilina, gentamicina
y cefotaxima (Tabla I). Distrés severo inmediato al naci-
miento con cuadro de shock séptico precisando trata-
miento inotrópico con dopamina. Ventilación mecánica
durante 28 horas. En ecografía cerebral inicial se ob-
servan “hiperecogenicidades periventriculares en re-
gión frontal y occipital. No signos de sangrado activo”.
En controles posteriores, “disminución de las hipere-
cogenicidades con aparición de leve dilatación ven-
tricular, con bordes irregulares que sugiere lesión hi-
poxico-isquémica de la sustancia blanca periventri-
cular bilateral”. La RMN craneal realizada a los 20 días
de vida, no refieren hallazgos patológicos. Alta a los 22
días de vida con exploración neurológica normal. Es re-
visada a los 3 meses de edad (edad corregida: 1 mes)
persiste normalidad en la exploración neurológica.
Imagen 2: Resonancia Magnética Nuclear de cráneo
(secuencia T1)
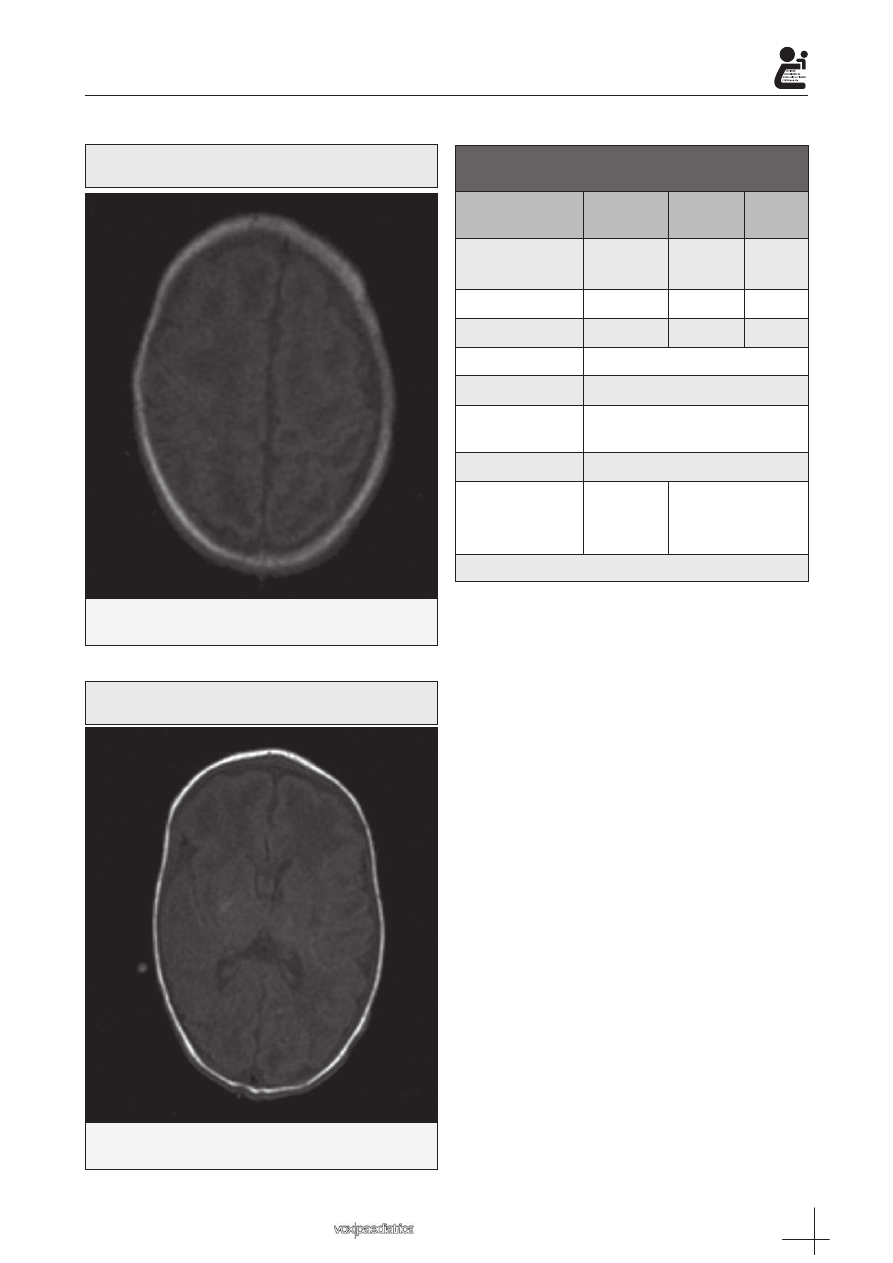
Leucomalacia periventricular con afectación difusa de la
sustancia blanca subcortical de predominio frontal bilateral,
así como en regiones temporales y occipitales
Imagen 3: Resonancia magnética nuclear de cráneo
(secuencia T1)
Leucomalacia periventricular con afectación difusa de la
sustancia blanca subcortical de predominio frontal bilateral,
así como en regiones temporales y occipitales

52
S
OCIEDAD
DE
P
EDIATRÍA
DE
A
NDALUCÍA
O
CCIDENTAL
Y
E
XTREMADURA
Volumen XIX Nº 2 Noviembre 2012
Discusión
Los últimos datos ofrecidos por el Grupo de Hospita-
les Castrillo, indican una incidencia de sepsis vertical en
el año 2009 de 0.99 por cada mil recién nacidos vivos,
atribuyendo a Listeria un 7.1 % de todas ellas (inciden-
cia algo mayor que en 2002, en el que se registró un
3.3%)
7
. La listeriosis neonatal constituye una infección
potencialmente letal para el recién nacido, por lo que
es imprescindible un tratamiento precoz, ya que reduce
drásticamente las complicaciones y secuelas a largo
plazo
2
. La infección materna debe sospecharse en em-
barazadas con síntomas pseudogripales inespecíficos
(fiebre, malestar general, astenia), cuadros simuladores
de pielonefritis con sistemático y sedimento de orina
negativos (por el frecuente hallazgo de dolor lumbar
asociado a los síntomas comentados anteriormente) o
síndrome febril de origen desconocido con alteracio-
nes analíticas sugestivas de infección bacteriana. En
una serie de 191 casos de listeriosis durante el emba-
razo, el síntoma más frecuente fue la fiebre, síntomas
catarrales y dolor lumbar inespecífico (simuladores de
pielonefritis), seguidos de otros como cefalea, vómitos,
diarrea o mialgia. No obstante, a pesar de que hasta
un tercio permaneció asintomática
8
, es conveniente te-
ner en cuenta que la infección por LM durante la ges-
tación tiene una repercusión grave en la evolución del
embarazo
3
.
La transmisión puede ser transplacentaria,
por inhalación de líquido amniótico infectado, por co-
lonización ascendente desde la vagina (diseminación
desde el tracto gastrointestinal) o durante el paso por el
canal del parto
5
. Una vez que la placenta es infectada,
puede constituir un reservorio para futuras infecciones,
evidenciándose microabscesos a nivel histológico
9
.
Mientras que la enfermedad materna debida a LM
puede ser leve, la enfermedad neonatal es a menudo
severa y puede ser fatal. En las formas clínicas de co-
mienzo temprano, las madres suelen tener síntomas
antes o durante el parto (síndrome pseudogripal o bien
síntomas claros de corioamnionitis) y el recién nacido
síntomas dentro de las primeras 36 horas de vida. El
aislamiento de LM en sangre materna o tracto genital
puede alcanzar el 89% y los serotipos más frecuentes
son 1/2a y 1/2b. Se relaciona habitualmente con recién
nacidos pretérmino y signos clínicos que pueden com-
prometer la vida: septicemia, distrés respiratorio severo
o neumonía y meningitis. Ocasionalmente granuloma-
tosis inflamatoria diseminada o infantisepticum, forma
clínica descrita por primera vez en 1893 (hasta el mo-
mento la enfermedad conocida como pseudotuber-
culosis), y que constituye un signo patognomónico de
listeriosis. Por su parte, en las formas clínicas de co-
mienzo tardío, la etiología más común es el serotipo 4
b. Tiende a ocurrir entre los 5 días y dos semanas tras
el parto, típicamente en recién nacidos a término, hi-
jos de madres asintomáticas sin aislamiento de LM en
cultivos maternos. Los signos clínicos no son específi-
cos, siendo la meningitis su forma clínica más habitual,
que a menudo se relaciona con secuelas neurológicas
y retraso mental, con una mortalidad que puede alcan-
zar el 40%
6
. Para evitar la infección por LM, las emba-
razadas no deben consumir lácteos no pasteurizados,
quesos blandos, salchichas, fiambres o carne enlatada
a menos que se sirvan muy calientes. También deben
evitar los patés y los mariscos ahumados. Los vegeta-
les crudos se deben lavar exhaustivamente o comerlos
bien cocidos. Se deben lavar las manos y limpiar los
utensilios de cocina después del contacto con alimen-
tos crudos. El tratamiento antibiótico debe realizarse
con fármacos capaces de penetrar en el interior de las
células, distribuirse y mantener niveles estables en el
ambiente intracelular. La mayor experiencia referida se
atribuye a la ampicilina, penicilina y amoxicilina. In Vitro
el género LM es resistente a cloranfenicol, clindamicina
y quinolonas. La ampicilina cruza la barrera placentaria
en cantidades adecuadas y se une a la proteína PBP 3
(proteína de unión a la penicilina), provocando muerte
celular. Gentamicina y tobramicina han mostrado ma-
yor actividad in Vitro que estreptomicina y amikacina.
La sinergia de ampicilina y gentamicina es evidente
pero sólo ha sido demostrada in Vitro
1
.
Bibliografía
1. Lamont RF, Sobel J, Mazaki-Tovi S, Kusanovic
JP, Vaisbuch E, Kim SK, et-al. Listeriosis in human
pregnancy: a systematic review. J Perinat Med. 2011;
39:227-36
2. Ray G, Wedgwood R. Neonatal listeriosis: six
case reports and a review of the literature. Pediatrics
1964; 34; 378
3. Montañez D, Camaño I, Villar O, García Burguillo
A, Vallejo P. Listeriosis durante el embarazo: impor-
tancia del tratamiento precoz. Clin Invest Gin Obst.
2011; 38 (4): 160-162.
4. Burn CG. Clinical and pathological features of an
infection caused by a new pathogen of the genus liste-
rella. Am J Pathol. 1936; 12: 341-348
5. Borges S, Silva J, Teixeira P. Survival and biofilm
formation of Listeria monocytogenes in simulated vag-
inal fluid: influence of ph and strain origin. Inmunol Med
Microbiol 2011; 62: 315-320
6. Satti K, Ali S, Weitkamp J. Infecciones congé-
nitas: parvovirus, listeriosis, tubeculosis, sífilis y vari-
cela. En: NeoReviews 2010; 11; e681-e695.
7. XVI Reunión Anual del Grupo de Hospitales Cas-
trillo. Oviedo, 1 Mayo 2010.
8. Mylonakis E, Paliou M, Hohmann EL, Calderwood
SB, Wing Ej. Listeriosis during pregnancy: a case series
and review of 222 cases. Medicine. 2002; 81: 260-9.
9. Topalovski M, Yang SS, Boonpasat Y. Listeriosis
of the placenta: clinicopathologic study of seven cases.
Am J Obstet Gynecol. 1993; 169: 616-620.
| Adjunto | Tamaño |
|---|---|
| voxpaed19.2pags49-52.pdf | 109.83 KB |



